Rechtlicher Rahmen
Die Entwicklung des MIO Telemedizinisches Monitoring leitet sich aus den folgenden zwei Paragraphen des SGB V ab:
- § 355 Absatz 2d Satz 1 SGB V: Die KBV trifft erstmals bis zum 30. Juni 2022 die notwendigen Festlegungen für die semantische und syntaktische Interoperabilität von Daten, die im Rahmen des telemedizinischen Monitorings verarbeitet werden.
- § 367a Absatz 1 Satz 3 SGB V: In der Vereinbarung [über technische Verfahren bei telemedizinischem Monitoring] (…) ist vorzusehen, dass den Versicherten therapierelevante Daten in einem interoperablen Format nach § 355 Absatz 2d zur Verfügung gestellt werden.
Für PatientInnen mit chronischer Herzinsuffizienz wurde durch den Gemeinsamen Bundesausschuss (G-BA) Ende 2020 eine Aufnahme von Leistungen des Telemedizinischen Monitorings in die Regelversorgung beschlossen, sofern bestimmte weitere Indikationskriterien vorliegen1. Hierbei werden Daten erfasst und engmaschig beobachtet, welche entweder von kardialen Aggregaten (z.B. ICD, CRT-P oder CRT-D) oder von externen Geräten erhoben und telemedizinisch übermittelt werden. Ende 2021 wiederum erfolgte eine Aufnahme von abrechenbaren Leistungsziffern für das Telemonitoring bei Herzinsuffizienz in den Einheitlichen Bewertungsmaßstab (EBM)2.
Fachliche Entwicklungsgrundlage MIO
Die fachliche Grundlage für die Entwicklung dieses MIO entspricht in der ersten Version zunächst den Überlegungen und Recherchen, die dem oben angegebenen G-BA-Beschluss zur Aufnahme des Telemedizinischen Monitorings bei Herzinsuffizienz zugrunde liegen. Diese sind vollumfänglich in der zusammenfassenden Dokumentation3 und dem entsprechenden Anhang4 dokumentiert. Die im Rahmen der hierin skizzierten Behandlungsmethoden erhobenen bzw. ausgewerteten Parameter standardisiert dokumentierbar und interoperabel verfügbar zu machen, stellt die Mindestanforderung an unsere MIO-Entwicklung dar.
Der MIO-Entwicklungsprozess zeichnet sich darüber hinaus durch die aktive Einbindung der relevanten und maßgeblich beteiligten Stakeholder bzw. Interessengruppen aus, z.B. im Rahmen von Workshops oder auch virtuellen Expertenaustauschen. Um eine adäquate Repräsentation der relevanten medizinischen Informationen für die hier betrachtete Telemedizinische Monitoring-Anwendung zu gewährleisten, haben wir uns intensiv mit beteiligten Fachorganisationen, praktizierenden ÄrztInnen und mit Patientenverbänden ausgetauscht. Darüber hinaus wird das MIO in einer öffentlichen Kommentierungsphase zur Diskussion gestellt, bevor die offizielle Benehmensherstellung5 initiiert wird.
Die wesentlichen Akteure im Anwendungsszenario "Telemedizinisches Monitoring bei Herzinsuffizienz" sind die/der sogenannte Primär behandelnde ÄrztIn (PBA) und ein Telemedizinisches Zentrum (TMZ). Primär behandelnde ÄrztInnen können beispielsweise Hausärzte, Kardiologen oder Pneumologen sein. Sie sind für die direkte Versorgung der PatientInnen und für das Treffen von Therapieentscheidungen zuständig. Das ärztliche TMZ ist unter anderem für das Datenmanagement und die technische Ausstattung der Patienten zuständig – nach Abstimmung im Vertretungsfall auch für die Aufgaben der/des PBA. Die Aufgaben des TMZ können ausschließlich KardiologInnen übernehmen, die bestimmte zusätzliche Voraussetzungen erfüllen.
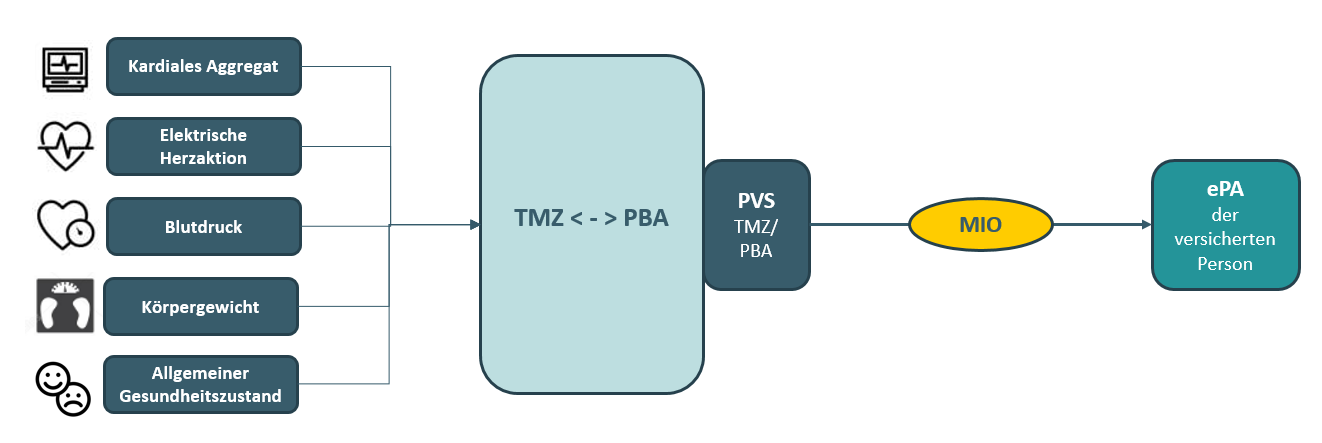
Im Vordergrund der MIO-Entwicklung steht die Übermittlung von strukturierten Informationen zu den erhobenen Parametern und zum aktuellen Stand der Behandlung an die versicherte Person über die ePA. Bei der inhaltlichen Ausgestaltung des MIO orientieren wir uns an einem Befundbericht mit Arztbriefcharakter. ErstellerIn des MIO kann hierbei sowohl die/der PBA als auch das TMZ sein. Dies wird im folgenden Schaubild veranschaulicht:
Die technische Ausgestaltung des MIO erfolgt teilstrukturiert, sodass sowohl die Verwendung international anerkannter Terminologien unterstützt wird als auch eine freitextliche Verwendung der medizinischen Datenelemente möglich ist. Auf die Übertragbarkeit bereits in strukturierter Form im Primärsystem vorliegender Informationen wurde ein besonderer Wert gelegt, um den Mehraufwand für die erstellende Person so gering wie möglich zu halten. Da eine Aufnahme weiterer Indikationen für Telemedizinisches Monitoring zukünftig zu erwarten ist, erfolgt die Ausgestaltung zudem mit der Prämisse eines einfach erweiterbaren Datenmodells, um perspektivisch weitere telemedizinische Monitoring-Anwendungsszenarien mit dem MIO zu bedienen.
Weitere Entwicklungen im MIO-Kontext
Um die Erweiterbarkeit des Datenmodells auf weitere Anwendungsszenarien des Telemedizinischen Monitorings sicherzustellen, wurde eine Begleitrecherche in diesem Themenfeld durchgeführt. In diesem Rahmen erfolgte u.a. eine systematische Analyse von Projekten, die im Interoperabilitätsverzeichnis des deutschen Gesundheitswesens (vesta)6 gelistet sind sowie eine allgemeine Literaturrecherche.
Im Folgenden werden exemplarisch einige vergleichbare Anwendungen von Telemedizinischem Monitoring bei anderen Erkrankungen im In- und Ausland beschrieben. Dies stellt keine abschließende Auflistung aller Entwicklungen dar.
| Erkrankung | Beschreibung der Methode des Telemedizinischen Monitorings |
|---|---|
| Arterielle Hypertonie | Blutdruckwerte aus Selbstmessungen können telemedizinisch übermittelt und überwacht werden, so dass bei einer inadäquaten Blutdruckeinstellung zeitnah interveniert werden kann.7 |
| Diabetes mellitus | Blut- oder Gewebezuckermessungen (z.B. aus kontinuierlichen Glucosemesssystemen) können telemedizinisch übermittelt und überwacht werden, so dass bei kritischen Entwicklungen zeitnah die medikamentöse Einstellung des Diabetes mellitus optimiert werden kann.8 |
| Schlafapnoe (OSAS) | Bei Schlafapnoe eingesetzte CPAP-Beatmungsgeräte können über ein integriertes Telemedizinmodul regelhaft Therapiedaten an PatientIn und behandelnde Personen senden. Dies zeigt Probleme mit der Therapie frühzeitig und durch gezielte Interventionen kann der Patientin bzw. der versicherten Person ggf geholfen werden, sich besser an ihre Therapie zu gewöhnen.9 |
| COPD | COPD-PatientInnen übertragen regelmäßig Vitalparameter wie Puls, Sauerstoffsättigung und Atemfrequenz, ggf. auch Spirometrie-Parameter an medizinische Zentren - hierüber können stille Verschlechterungen schneller erkannt und ein rechtzeitiges medikamentöses Gegensteuern ermöglicht werden.10 |
| COVID-19 | Über telemedizinisch ausgestattete Sensoren werden bei ambulant geführten COVID-19-PatientInnen regelmäßig bestimmte Vitalparameter wie z.B. Temperatur, Herzfrequenz, Atemfrequenz und Sauerstoffsättigung übermittelt und überwacht. So kann einerseits auf kritische Entwicklungen schneller reagiert und andererseits die Exposition medizinischen Personals zu infektiösen PatientInnen reduziert werden.11 |
| Morbus Parkinson | Die direkte Analyse und Dokumentation der von Sensoren im Alltag erfassten Daten der Parkinsonkranken soll es den behandelnden ÄrztInnen ermöglichen, deutlich früher zu intervenieren als bisher. Ziel ist hierbei eine eine höhere Versorgungsqualität, die einhergeht mit einer gesteigerten Lebensqualität der PatientInnen und weniger stationären Notfallbehandlungen.12 |
Fazit
Mit dem MIO Telemedizinisches Monitoring wurde erstmals eine semantische und syntaktische Spezifizierung der Informationen entwickelt, die beim Telemedizinischen Monitoring von PatientInnen mit Herzinsuffizienz für die Versorgung relevant sind. PatientInnen erhalten so einen transparenten, einheitlichen und übersichtlichen Bericht zum aktuellen Behandlungszustand ihrer Erkrankung. Die an der Versorgung beteiligten behandelnden Personen erhalten ein interoperables Austauschformat, mit der sich die Effizienz in der unmittelbaren Versorgung und in der Kommunikation mit weiteren LeistungserbringerInnen steigern lässt. Im Rahmen geplanter Fortschreibungen ist eine Ausweitung der Anwendungsszenarien über das Telemonitoring von PatientInnen mit Herzinsuffizienz hinaus zu erwarten.
Referenzen
1 GBA-Beschlusstext: https://www.g-ba.de/downloads/39-261-4648/2020-12-17_MVV-RL_Telemonitoring-Herzinsuffizienz_BAnz.pdf
2 Beschluss zur Änderung des Einheitlichen Bewertungsmaßstabes (EBM): https://www.kbv.de/media/sp/EBM_2022-01-01_EBA_76_BeeG_FinE_Teil_A_B_Telemonitoring_Herzinsuffizinez.pdf
3 Zusammenfassende Dokumentation zum GBA-Beschluss: https://www.g-ba.de/downloads/40-268-7197/2020-12-17_MVV-RL_Telemonitoring-Herzinsuffizienz_ZD.pdf
4 Anlage zur Zusammenfassenden Dokumentation zum GBA-Beschluss: https://www.g-ba.de/downloads/40-268-7198/2020-12-17_MVV-RL_Telemonitoring-Herzinsuffizienz_ZD-Anlage.pdf
5 Verfahrungsordnung Benehmensherstellung Medizinische Informationsobjekte: https://www.kbv.de/media/sp/2021-02-02_MIO-Verfahrensordnung.pdf
6 Interoperabilitätsverzeichnis des deutschen Gesundheitswesens: https://www.vesta-gematik.de/
7 Übersichtsarbeit zu Telemonitoring bei arterieller Hypertonie: https://link.springer.com/article/10.1007/s00108-021-00966-6
8 Übersichtsarbeit zu Telemonitoring bei Diabetes mellitus: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6814890/
9 Übersichtsarbeit zu Telemonitoring bei Schlafapnoe: https://journals.sagepub.com/doi/10.1177/1357633X17735618
10 Übersichtsarbeiten zu Telemonitoring bei COPD: https://www.frontiersin.org/articles/10.3389/fmed.2021.720019/full, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6446156/ , https://www.atsjournals.org/doi/10.1164/rccm.201712-2404OC
11 Machbarkeitsstudie zu Telemonitoring bei COVID-19: https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0257095
12 Projekt-Homepage einer laufenden RCT-Studie zu Telemonitoring bei Morbus Parkinson: https://www.telepark-sachsen.de/
Stand: Januar 2022